Che cos’è il papilloma virus?
Il papilloma virus (HPV) è un virus a Dna appartenente alla famiglia dei Papillomaviridae, che risulta essere patogeno solo per l’essere umano. E’ associato a lesioni proliferative della pelle e delle mucose, la maggiore parte delle quali benigne. Solo una piccola percentuale di agenti virali può evolvere in forme tumorali.
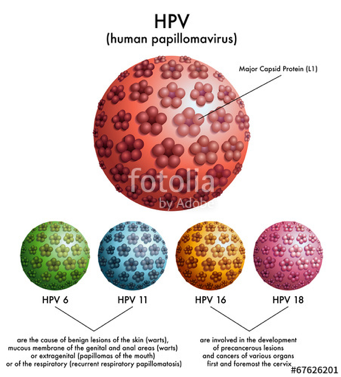
Gli HPV sono suddivisi in tre categorie a seconda delle lesioni a cui sono associati:
– Ad “alto rischio”: implicati nella carcinogenesi dei tumori del collo dell’utero, del tratto ano-genitale e di altre mucose;
– “Probabilmente ad alto rischio”: rilevabili soprattutto in lesioni di alto grado, ma ancora poco conosciuti per inserirli nel gruppo ad alto rischio;
– A “basso rischio”: associati quasi esclusivamente a lesioni benigne (verruche comuni e plantari, verruche piane, condilomi piani cervicali e lesioni maculari).
In base al sito di sviluppo, invece, si dividono in:
– cutanei: localizzati frequentemente a livello delle mani e dei piedi; si presentano sotto forma di verruche comuni o volgari;
– mucosali: causano diversi tipi di lesioni a carico del tratto genitale, sia nelle donne che negli uomini.
Recentemente è stata evidenziata la presenza di HPV ad alto rischio anche in carcinomi del distretto testa-collo, in particolare cavo orale ed orofaringe.
Classificazione epidemiologica (Munoz 2003)
|
Gruppo di HPV |
Genotipo di HPV |
|
Alto rischio
|
16,18,31,33,35,39,45,51,52,56,58,59 |
| Probabilmente ad alto rischio
|
26,53,66,68,73,82 |
| Basso rischio
|
6,11,40,42,43,44,54,61,70,72,81, CP6108 |
Come capisco di averlo?
L’infezione genitale da papilloma virus è una delle più frequenti malattie sessualmente trasmesse. Il papilloma virus è un’infezione, nella maggior parte dei casi, asintomatica e regredisce spontaneamente.
Quando i sintomi si manifestano, c’è la comparsa di condilomi sia nell’uomo che nella donna, nella quale l’infezione interessa il tratto genitale inferiore: vulva, vagina e cervice uterina in primis.
La presenza dell’infezione, però, non causa necessariamente il tumore: quando ciò avviene vi è una condizione asintomatica che interessa le mucose genitali, e in particolare il collo dell’utero
Ho l’HPV: come lo tratto?
Alcune lesioni causate da HPV si risolvono senza alcun trattamento.
Viceversa, i condilomi e le verruche possono essere eliminate con soluzioni topiche a base di acido tricloroacetico o salicilico, con creme ad azione antivirale oppure possono anche essere rimosse per mezzo di trattamenti chirurgici locali: la scelta del metodo da utilizzare dipende dalla gravità della lesione.
L’HPV danneggia gli spermatozoi e gli ovociti?
Come evidenziato in diversi studiesiste una correlazione tra HPV e infertilità maschile. La presenza dell’HPV nel liquido seminale determina l’adesione del virus agli spermatozoi riducendone la capacità di movimento e di conseguenza le capacità di fecondazione naturale. Nel caso in cui vengano eseguite tecniche di fecondazione in vitro (iniezione intracitoplasmatica dello spermatozoo: ICSI) le probabilità di fecondazione ovocitaria sono molto basse e la presenza dell’HPV può interferire con lo sviluppo dell’embrione, tanto da provocarne la morte.
Per quel che concerne la donna le problematiche riguardano la gravidanza e il parto.
L’HPV può provocare problemi al feto?
L’infezione può apparire per la prima volta in gravidanza,con una prevalenza che varia dallo 0,5 al 3%. I condilomi possono crescere ed assumere dimensioni giganti, di conseguenza sfaldarsi e causare sanguinamento.
Non è molto chiara la trasmissione verticale madre-feto. Secondo le linee guida, non è necessario eseguire il taglio cesareo in donne portatrici dell’infezione, se non in casi particolari quali la presenza di una infezione florida con condilomatosi estesa o la presenza di altre problematiche. In merito alla relazione diretta parto pre-termine e HPV, non esistono, al momento, sufficienti evidenze a supporto di tale tesi. E’ segnalato un lieve aumento del rischio di PROM (rottura prematura delle membrane) e parto pre-termine come conseguenza di interventi di conizzazione.
Infine, per quanto riguarda il rischio di trasmissione al neonato è controverso e gli studi sono discordanti: soprattutto in relazione all’insorgere, in alcuni casi, della papillomatosi respiratoria ricorrente giovanile e della condilomatosi genitale infantile.